ACPがない日本で、今何が起きているのか?
「そのとき、誰が決めるのか。」この問いに日本社会が十分に答えられていないことで、現場では三つの深刻な問題が同時進行しています。
家族への精神的な重圧、地域医療体制の逼迫、そして自治体・国の財政への構造的な圧力です。それぞれの実態を、データに基づいて整理します。
(1)家族が背負う、見えない精神的負担
本人の意思が事前に共有されていない場合、家族は突然「代わりに決める役割」を負わされます。これは単なる手続きの問題ではなく、深刻な心理的ダメージをもたらすことが、複数の研究から明らかになっています。
がん患者の遺族を対象にした国内の調査研究では、終末期における治療の意思決定について、約40%の遺族に何らかの後悔に関する発話がみられたことが報告されています(日本緩和医療学会誌、2017年)。
さらに、終末期の鎮静(苦痛緩和のための鎮静処置)の意思決定については、約40%の遺族がその判断に精神的な負担を感じていたことも確認されています(信州大学医学部 終末期がん患者家族支援ガイド)。
ICU(集中治療室)で家族を亡くした遺族を対象にした調査では、精神的健康のリスクを抱えた遺族が32%にのぼり、複雑性悲嘆(grief that becomes pathological)のカットオフ値を超えた遺族は44%に達しました(安藤ら、日本救急医学会誌、2013年)。
また全国遺族調査(J-HOPE研究)の分析では、がん患者の遺族のうち複雑性悲嘆を有する人は13%、中等度以上のうつ症状を有する人は23%にのぼることも報告されています。
複雑性悲嘆は、通常の悲嘆とは異なり、時間が経っても回復しにくく、高血圧・心疾患・自殺念慮といった二次的な健康問題と関連することが知られています。「本当にこれでよかったのか」という問いを抱えたまま生活を続ける遺族の存在は、数字では測り切れない社会的コストです。
日本の介護の実態に目を向けると、問題はさらに深刻です。
厚生労働省の調査によれば、65歳以上の要介護者と同居する介護者のうち、75歳以上の高齢者同士による「老老介護」が30.2%を占めています。
また介護が必要となる期間は、男性で平均8.49年、女性で11.63年に達します(令和4年国民生活基礎調査ほか)。この長期にわたる介護の中で、本人の意思が明確でなければ、家族はその都度、不確かな根拠のもとで判断を積み重ねることになります。その重圧が、介護者自身の心身の健康を蝕み、介護離職やメンタルヘルス問題につながっていくのです。
(2)救急医療が限界に近づいている
ACPが機能していない場合、在宅や施設で過ごす高齢者が急変した際に、本人や家族が「どうすればよいか分からない」という理由から、救急車を呼ぶケースが増えています。これが地域医療体制の逼迫を加速させる一因となっています。
総務省消防庁の統計によれば、2023年中の救急出動件数は764万件、搬送人員は664万人を超え、集計開始以来の最多を更新しました。2024年はさらに増加し、676万4838人が搬送されています(総務省消防庁「令和6年中 救急出動件数等(速報値)」)。
そのうち65歳以上の高齢者が占める割合は、2001年の38.5%から2024年には63.3%へと急増しています。2040年には老人ホームからの救急搬送が現在より22万人多い約67万人に増加すると厚生労働省は試算しています(福祉新聞、2025年)。
救急車が現場に到着してから病院に患者を収容するまでの「病院収容所要時間」は、新型コロナ流行前の2019年には平均39.5分でしたが、2023年には45.6分に延伸しています(総務省消防庁「令和6年版 救急・救助の現況」)。約6分の延伸は、一見小さな数字に見えますが、心停止や脳卒中など一刻を争う患者にとっては生死に関わる差です。
さらに、救急医療体制そのものも転換点を迎えています。2024年4月から施行された医師の働き方改革により、時間外労働の上限規制が医師にも適用されています。
これまで大学病院等からの非常勤派遣で支えられてきた夜間・休日の初期・二次救急体制は、この制度変更により制約を受けることになります(令和5年度 厚生労働科学特別研究事業「救急搬送困難事案件数の傾向に関する分析」)。
ACPが機能する社会では、療養の場や延命治療への意思が事前に明確化されているため、救急車を呼ぶべき状況かどうかの判断が介護施設や家族にとって明確になります。
しかし現状では、「本人の意思が分からないから、とにかく救急車を呼ぶ」という選択が繰り返されており、それが限りある救急資源をさらに圧迫しているのです。
(3)自治体と社会保障の財政を直撃する構造問題
ACPの不在がもたらす影響は、個人や家族のレベルにとどまりません。自治体財政と社会保障制度全体に、長期的かつ構造的な圧力をかけています。
最も端的に示すデータが、介護費用の急増です。2000年度に3.3兆円だった介護費用は、2023年度には13.5兆円と約4倍に膨らみました。
同期間で医療費が約1.6倍、年金が約1.5倍の増加にとどまっているのと比べ、介護費用の増加は突出しています(日本経済新聞、2023年11月)。政府は2040年度の介護費用が約25.8兆円に達すると試算しており、介護保険料の全国平均(現在月額約6,014円)はさらなる引き上げが見込まれています。
社会保障給付費全体で見ると、2018年度の121.3兆円が、2040年度には190兆円に達すると推計されています(健康長寿ネット)。三菱総研の試算では、2040年の国民負担額は現在比で最大27兆円増加し、仮に20〜65歳の現役世代がすべてを負担すると、1人あたり年46万円の追加負担になるとされています(日本経済新聞、2024年1月)。
この問題が特に深刻なのは、負担増加が地域によって均等に発生しないことです。都市部では高齢者人口が2040年以降も増え続ける一方、中山間地域では介護事業者の撤退が現実のものとなっています。厚生労働省の2040年に向けた検討会資料によれば、全市区町村の約3割にあたる558市区町村が人口半数未満になると推計されており、うち21市区町村では人口が現在の25%未満になる見込みです。税収基盤が縮小する中で介護・医療の需要が高止まりする自治体において、財政の持続可能性は深刻な課題です。
ACPが自治体財政に直接貢献するわけではありませんが、地域における在宅医療・介護の計画的な整備、入院や救急搬送の抑制、介護資源の適切な配分といった施策は、本人の意思が事前に共有されていなければ機能しません。ACPは、医療・介護計画を「必要な人に、必要なだけ」届けるための情報基盤であり、その欠如は地域包括ケアシステム全体の効率を低下させます。
「高齢化が進めば社会保障費が膨らむのは仕方ない」という見方がありますが、問題の本質はその速度とコントロールの有無にあります。
本人の意思が明確化されることで、医療・ケアの資源が適切に配分されるようになれば、制度全体のサステナビリティに寄与する可能性があります。
ACPは「コスト削減ツール」ではなく、あくまで「意思決定の質を高めるプロセス」ですが、その副次的効果として、医療・介護資源の不必要な消費を防ぐ働きが期待されています。
この課題に対して、世界中で注目されているのがアドバンス・ケア・プランニング(ACP)です。
企業経営者にとっては従業員の介護離職問題として、自治体にとっては地域包括ケアの中核課題として、そして医療機関にとっては質と効率の両立という観点から、ACPは避けて通れないテーマになっています。
本記事では、ACPの本質から海外動向、日本の現状、そして企業・自治体が今すぐ取り組むべき実践までを整理します。
アドバンス・ケア・プランニングとは何か
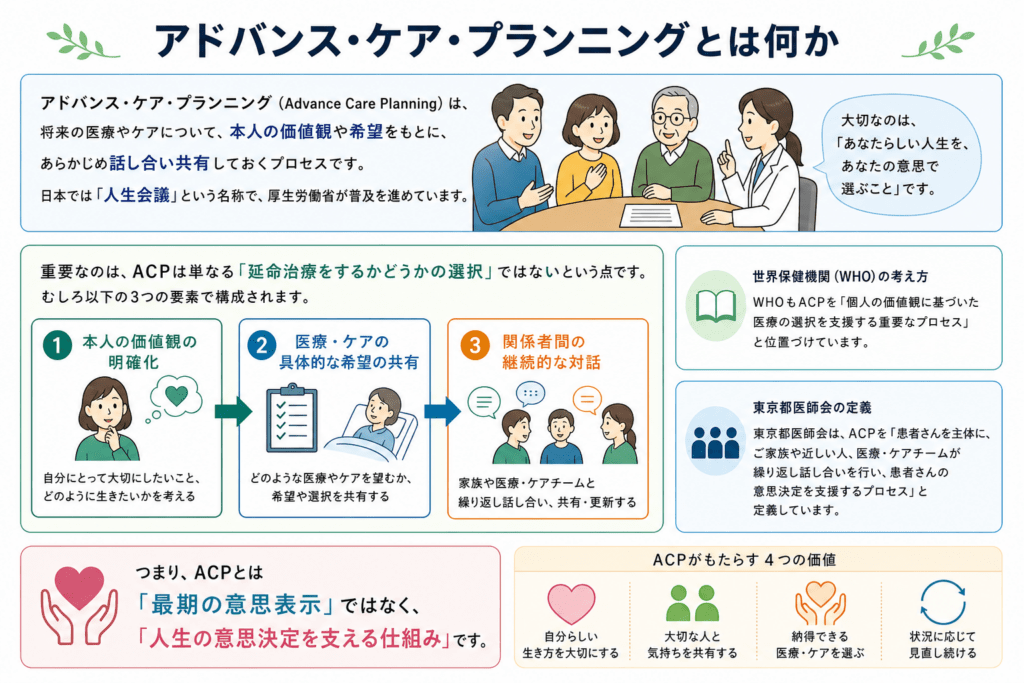
アドバンス・ケア・プランニング(Advance Care Planning)は、将来の医療やケアについて、本人の価値観や希望をもとに、あらかじめ話し合い共有しておくプロセスです。日本では「人生会議」という名称で、厚生労働省が普及を進めています。
重要なのは、ACPは単なる「延命治療をするかどうかの選択」ではないという点です。むしろ以下の3つの要素で構成されます。
- 本人の価値観の明確化
- 医療・ケアの具体的な希望の共有
- 関係者間の継続的な対話
世界保健機関(WHO)もACPを「個人の価値観に基づいた医療の選択を支援する重要なプロセス」と位置づけています。
また、東京都医師会は、ACPを「患者さんを主体に、ご家族や近しい人、医療・ケアチームが繰り返し話し合いを行い、患者さんの意思決定を支援するプロセス」と定義しています。つまりACPとは、「最期の意思表示」ではなく、「人生の意思決定を支える仕組み」です。
海外におけるACPの実践
ACPは欧米を中心に制度化・社会実装が進んでいます。日本との比較において重要な参照先となる3か国の状況を整理します。
アメリカの事例
アメリカでは「リビングウィル(Living Will)」や「医療代理人(Healthcare Proxy)」の制度が広く浸透しています。さらに、連邦メディケア制度(高齢者向け公的医療保険)の改定により、2016年から医師がACPに関する話し合いを患者と行った場合に診療報酬が支払われる仕組みが導入されました。これにより、医師が積極的に関与するインセンティブが生まれ、ACPの普及が加速しています。
- 法制度と保険制度が連動している
- 文書化が標準化されている
- 医療現場での運用が徹底されている
イギリスの事例
国民保健サービス(National Health Service、NHS)では、ACPは地域医療の標準プロセスとして組み込まれています。かかりつけ医(GP)が主導し、地域包括ケアと一体的に運用されています。また電子カルテでACPの内容が関係者間で共有される体制が整備されており、患者が転院や入院をした場合にも情報が引き継がれます。
- かかりつけ医が主導する
- 地域包括ケアと一体運用されている
- 電子カルテで共有される仕組みがある
オーストラリアの事例
オーストラリアでは州単位でACPの法制度が整備されており、国民向けの啓発活動も体系化されています。連邦政府主導のプログラム「Advance Care Planning Australia」が設立されており、医療専門職向けの研修教材や、一般市民向けのガイドが充実しています。ACPの概念を学校教育に組み込む取り組みも一部の州で始まっています。
- 国民向けの啓発活動が体系化されている
- 行政主導で全国的な普及が図られている
- 医療専門職向け研修が充実している
日本におけるACPの現状
日本ではACPの認知・実践はまだ発展途上にあります。厚生労働省が2023年6月に公表した「令和4年度 人生の最終段階における医療・ケアに関する意識調査」(対象:一般国民3,000名ほか)によれば、一般国民のうち「人生会議(ACP)をよく知っている」と回答した人はわずか5.9%にとどまりました。「知らない」と回答した人は72.1%に上ります。
一方、医療・介護従事者では認知度の改善が見られ、医師・看護師ともに「よく知っている」と回答した割合は約45%台に上昇しています(平成29年度調査時の約20%から大幅改善)。しかしそれでも、ACPの実践に踏み込んでいる医師の割合は63.5%にとどまっており(令和4年度 厚生労働科学特別研究事業)、認知から実践への転換がまだ不十分な状況です。
また同調査(平成29年度)では、死が近い場合にどのような医療を受けたいかについて家族等と話し合ったことがある人は43.6%にのぼる一方、話し合った内容を記録に残している人は13.6%にとどまっています。「話し合っても書き留めない」という日本の実態が浮かび上がります。
日本における主な課題
日本でACPが普及しにくい理由は複合的です。文化的背景として、死の話題を避ける傾向が根強く残っています。医療者側の課題としては、時間不足や制度的インセンティブの弱さがあります。また情報共有基盤の未整備も大きな障壁です。
実務レベルでは以下の問題も顕在化しています。
- 意思確認が最期の直前になることが多い
- 家族間で意見が分かれるケースがある
- 医療者の判断に委ねられるケースが多い
結果として、本人の意思と異なる医療が提供されるケースも少なくない状況です。
なぜ今、ACPが必要なのか――社会的背景と構造問題
ACPの重要性は、単なる倫理的問題ではなく、構造的な社会課題として捉える必要があります。以下に4つの観点から整理します。
1. 超高齢社会の急速な進展
日本は世界でも類を見ないスピードで高齢化が進んでいます。総務省の統計によれば、2025年の日本の65歳以上人口は約3,619万人で、高齢化率は29.4%と過去最高を記録しました。これは世界38か国(人口4,000万人以上)の中でも最高水準です(出典:総務省統計局「統計トピックスNo.148」)。
さらに懸念されるのが認知症患者数の増加です。厚生労働省が公表した最新の将来推計(令和5年度 老人保健事業推進費等補助金、九州大学二宮利治教授)によれば、2022年時点の認知症有病者数は約443万人(高齢者の約8人に1人)であり、2040年には約584万人に達すると推計されています。軽度認知障害(MCI)を含めると1,000万人を超え、高齢者の3〜4人に1人に相当します。意思決定能力の低下が急速に広がる中で、ACPの重要性はますます高まっています。
2. 医療費構造と資源配分の問題
ACPと医療費の関係については、慎重に捉える必要があります。「終末期医療費が全体の医療費を大きく押し上げている」と言われることがありますが、医療経済学者の二木立氏の分析によれば、日本では死亡前1か月間の医療費が総医療費全体に占める割合は約3%にとどまります(出典:全国保険医団体連合会 2025年7月)。「終末期医療が財政危機の主因」という主張は事実誤認に近いとされています。
ただし、ACPが機能しない場合に生じる問題は医療費の問題というより、過剰医療・不必要な入院・本人の意思に沿わないケアの提供といった「質の問題」であり、医療提供体制全体の効率と公平性に影響を与えます。そのためACPは、コスト削減の手段ではなく、医療の質の担保という観点で推進すべきテーマです。
3. 企業経営に直結する介護離職問題
ACPがない場合、家族は突然の意思決定を迫られる場面が多くなります。これは介護離職リスクを高める要因の一つです。厚生労働省の「令和6年 雇用動向調査」によれば、2024年に「介護・看護」を理由に離職した人は約9.3万人にのぼります。2006年比では約2.4倍に増加しており、女性が約63%を占めています。
経済産業省の試算では、仕事と介護の両立困難による労働生産性の損失を含めた経済損失は、2030年に約9.1兆円に達する見込みです(出典:経済産業省ヘルスケア産業課「介護分野の取組について」2024年3月)。企業経営者にとって、ACPは従業員の介護離職を抑制するための人的資本管理施策の一つとして位置づけられます。
4. 医療提供体制の限界
医療現場では、以下のジレンマが現場担当者に重くのしかかっています。
- 救命を優先すべきか、本人の尊厳を優先すべきか
- 家族の意向をどの程度反映させるか
- 医療チーム内での方針統一をどう図るか
ACPがなければ、これらの判断は属人的になり、医療の質のばらつきにつながります。多職種が関わる現代の医療・介護の現場では、事前に本人の意思を共有しておくことが、チームとしての判断の一貫性を保つうえで不可欠です。
日本におけるACP推進事例
自治体主導の取り組み
複数の自治体では、地域包括ケアの中でACPを組み込む取り組みが進んでいます。住民向けセミナーの実施、エンディングノートの配布、医療・介護連携会議での活用などがその代表例です。特に、各市区町村に設置されている地域包括支援センターを起点とした普及が効果を上げています。
全国的に見ると、地域包括ケアシステムの整備が進む中で、ACPを「地域の課題」として取り組む自治体の数は増加傾向にあります。ただし、取り組みの深度や規模は自治体間で大きな差があります。住民の認知度向上から、実際の対話支援・記録共有まで一貫した体制を構築している自治体はまだ少数にとどまるのが現状です。
医療機関の取り組み
一部の病院では、入院時や外来においてACPの確認をルーチン化しています。具体的には、入院時の意思確認シートの活用、多職種カンファレンスでのACP内容の共有、記録の電子化などが行われています。これにより、患者が転院や病状変化を経ても、医療方針の一貫性が保たれるようになってきています。
民間企業の取り組み
企業においても、従業員の介護リスク対策としてACPを活用する動きが出てきています。具体的には、福利厚生としてのACP関連セミナーの提供、家族との対話を促す支援ツールの導入、介護離職防止施策との連動などがあります。これは人的資本経営(Human Capital Management)の文脈でも重要なテーマとして、大企業を中心に関心が高まっています。
企業・自治体が今すぐ取り組むべき4つのアクション
1. 啓発から「行動設計」へ
単なる認知向上を目的とした啓発活動だけでは不十分です。重要なのは、知ることを行動につなげる設計です。ワークショップ形式での意思整理の場、具体的なツール(エンディングノートなど)の提供、そして継続的に対話できる仕組みを組み合わせることが有効です。「1回の説明会で終わり」ではなく、繰り返しアップデートできる仕組みが求められます。
2. デジタル化・情報連携の推進
ACPの本質は「情報共有」にあります。本人の意思が記録されていても、それが医療・介護の現場で参照されなければ意味がありません。電子カルテとの連携、クラウド型の意思記録システム、自治体と医療機関のデータ連携体制の整備が求められます。これはDX(デジタルトランスフォーメーション)推進の重要テーマでもあります。近年では、医療情報のデジタル連携基盤としてマイナンバーカードを活用した仕組みの整備も進んでおり、ACPデータとの連携が今後の課題として浮上しています。
3. 現場が動くインセンティブ設計
ACPの普及には、現場が自発的に動ける仕組みが不可欠です。アメリカでは診療報酬制度への反映により医師の関与が促進されています。日本でも、診療報酬・介護報酬への反映、自治体補助金の活用、企業内評価制度との連動といったアプローチが有効です。「やりたいができない」という現場の状況を変えるためには、制度設計の変化が必要です。
4. 多職種・多主体による連携基盤の整備
ACPは単一の職種・機関では成立しません。医師、看護師、ケアマネジャー、社会福祉士、行政担当者、そして企業の人事・総務担当者まで、多様な主体が連携する基盤が必要です。これは「たてわり」を超えた横断的な連携体制の構築を意味します。地域単位での多職種連携会議や、産業保健と地域医療をつなぐ橋渡し機能の整備が今後の鍵となります。
本質的な論点整理――意思決定の「前倒し」という発想
ACPの本質は「意思決定の前倒し」です。従来の医療では、問題が発生してから判断が行われていました。ACPのアプローチでは、問題が発生する前に、本人の価値観や希望を整理し、関係者と共有しておきます。
この違いは、医療の質、家族の精神的負担、地域ケアの持続性に大きな影響を与えます。
重要なのは、ACPは「一度決めたら終わり」ではないという点です。厚生労働省のガイドラインでも、ACPは繰り返しアップデートされるべきプロセスとして位置づけられています。健康状態の変化や価値観の変化に応じて、対話を継続することが本来の姿です。
つまりACPは、単なる医療施策ではなく、社会システムの継続的な再設計プロセスです。
Q&A:よくある疑問と実務上のポイント
Q. ACPはいつ始めるべきですか?
A. 健康なうちから始めるのが理想です。厚生労働省は「元気なうちに」の対話を推奨しており、特に50代以降は現実的な検討フェーズとして捉えることが推奨されています。ただし、ACPに「遅すぎる」タイミングはありません。病気の診断後や入院時に始めることも有効です。
Q. ACPと「事前指示書(アドバンス・ディレクティブ)」は同じですか?
A. 異なります。事前指示書はACPの成果物の一つであり、具体的な医療行為への希望を文書化したものです。ACPはそのプロセス全体を指します。対話・共有・記録・更新という一連のプロセスがACPであり、文書作成はその一部に過ぎません。
Q. ACPを実施しないと何が起きますか?
A. 本人の意思と異なる医療が提供される可能性が高まります。また、家族が突然の意思決定を迫られ、心理的ストレスや家族間対立が生じやすくなります。さらに、医療・介護の現場での判断が属人的になり、ケアの質のばらつきが生じます。
Q. 自治体は何から始めるべきですか?
A. まずは住民向けの対話機会の創出と、医療・介護の連携基盤整備です。地域包括支援センターを起点に、エンディングノートの普及やACPセミナーの開催からスタートする自治体が多いです。並行して、医療機関・介護施設との情報共有体制の設計を進めることが重要です。
Q. 企業にとってのメリットは何ですか?
A. 介護離職の抑制、従業員の精神的安心感の向上、生産性の維持が主な効果として期待されます。経済産業省の試算では、ビジネスケアラー(仕事をしながら介護する人)は2030年に約318万人に達する見込みです。ACPを活用した情報整備や早期の介護準備支援は、この問題への実効的な対応策の一つになります。
Q. ACPの内容は法的に拘束力がありますか?
A. 日本では現時点でACPの内容に法的拘束力はありません。事前指示書も同様で、あくまで医療チームや家族の意思決定の参考情報として扱われます。法制度の整備については今後の課題です。ただし、厚生労働省のガイドラインは、ACPで示された本人の意思を最大限尊重するよう医療チームに求めており、実務上の重みは増しています。
まとめ――「導入するかどうか」から「どのように実装するか」へ
アドバンス・ケア・プランニングは、「人生の最期のための手続き」ではありません。それは、本人・家族・医療者・行政が継続的に対話し、意思決定の質を高めるための社会インフラです。
2025年時点で65歳以上人口が29.4%を占め、2040年には認知症患者数が約584万人に達すると推計されている日本において、ACPを後回しにすることは、医療の質の低下、家族負担の増大、地域ケアの持続性の喪失を加速させるリスクを意味します。
企業経営者にとっては、年間約9.3万人にのぼる介護離職と、2030年に約9.1兆円が見込まれる経済損失に対処するための人的資本防衛策として。自治体にとっては、地域包括ケアシステムの中核として、住民が自分らしく生き抜くための基盤づくりとして。医療機関にとっては、多職種チームが一貫した方針でケアを提供するための情報共有基盤として。ACPはそれぞれの立場で、最優先課題の一つに位置づけるべき段階に来ています。
今問われているのは、「導入するかどうか」ではなく、「どのように実装するか」です。
参考・出典
- 厚生労働省「令和4年度 人生の最終段階における医療・ケアに関する意識調査の結果について(報告)」(2023年6月2日)
- 厚生労働省「人生の最終段階における医療・ケアに関する意識調査 報告書」(平成30年3月)
- 令和5年度老人保健事業推進費等補助金「認知症および軽度認知障害(MCI)の高齢者数と有病率の将来推計」(九州大学二宮利治教授)
- 総務省統計局「統計トピックスNo.148 統計からみた我が国の高齢者」(2025年)
- 経済産業省ヘルスケア産業課「介護分野の取組について」(2024年3月)
- 厚生労働省「令和6年 雇用動向調査」
- 全国保険医団体連合会「終末期医療が『国全体の医療費を押し上げている』事実は見当たらない」(2025年7月)
- 令和4年度厚生労働科学特別研究事業「アドバンス・ケア・プランニングの認識および実施状況と関連要因」
- 厚生労働省「自らが望む人生の最終段階における医療・ケア」ポータルサイト
地方創生に関するおすすめ記事
消滅可能性自治体に関してはこちらの記事「どうする!?湯河原 消滅可能性自治体脱却会議(特別対談:神奈川県湯河原町 内藤喜文町長)」も併せてお読みいただくことをお勧めします。地方活性化に関するおすすめ記事
地方活性化のための施策に関しては、こちらの記事を読むことをお勧めします。- 地方創生に効くスタンプラリーとは?成功事例と経済効果を徹底分析
- 地方イルミネーションの経済効果と成功事例に学ぶ地域活性化の秘訣
- 地域活性化×アート:若者人口が増加する地方事例(成功事例、取り組み、まちづくり)
- 地方都市の駅前再開発 成功事例を紹介
- 日本の空き家問題×移住支援×地方創生|持続可能なまちづくりの現状実例
- 道の駅の成功事例集。リニューアルと経営戦略が鍵
- 広島駅再開発2025年最新情報:開業した新駅ビルと今後の注目スケジュール
- 地域創生の鍵は古民家再生|全国の成功事例5選と持続可能な地域モデル
- 地域創生「横須賀モデル」の挑戦! ー地域を未来につなぐリノベーションと継承の力
- 地方創生×工場誘致の成功事例:熊本・北上・千歳・茨城の教訓
- 若者はなぜ東京に集まる?地方が学ぶべきヒント
- 若い女性はなぜ地方に戻らないのか? 東京一極集中と自治体が抱える人口減少の現実
- 古民家カフェは本当に2年で潰れる?失敗する理由と続けるための経営戦略
中小企業自治体DXニュース編集部です。
本メディアは、中小企業経営者や自治体関係者に向けて、補助金・資金調達・DX・業務改革などの分野に関する実務情報を発信するビジネスメディアです。
編集部には、金融機関、ベンチャーキャピタル、経営企画、新規事業開発、DXコンサルティングなどの分野で実務経験を持つメンバーが参画。スタートアップ投資、企業の資金調達支援、SaaS企業のマーケティング支援、自治体・大学との産学官連携プロジェクトなど、多様な事業支援の現場で得た知見をもとに記事制作を行っています。
また、地域企業のDX支援や新規事業の立ち上げ、産学官連携による地域プロジェクトなどに携わってきた経験を活かし、現場視点での情報整理と解説を重視しています。
記事制作には、外資系IT企業、SaaS企業、AIスタートアップ、技術系ベンチャーなどで事業開発・マーケティングを担当する専門ライターや編集者が参加し、専門性と実務性の両立を重視しています。
中小企業や地域社会の持続的な成長に貢献する情報発信を目指しています。

